Rx: antivenom งูเขียว 5 vial+5%NSS 50 cc in 30 min
antivenom งูเห่า 10 vial+5%NSS 100 cc in 30 min
งูพิษกัด Snake bite
หลังงูกัดพิษจะค่อยๆดูดซึมเข้าสู่ระบบร่างกาย การใช้เชือกรัดเหนือแผลมีส่วนช่วย แต่ต้องคลายทุก 10 – 15 นาทีเพือป้องกันการขาดเลือด หากทำได้ใช้ bandage พันรัดและพยายามอย่าเคลื่อนไหวส่วนที่ถูกกัด เพื่อลดการดูดซึม
แยกเป็น 3 กลุ่ม พิษงู มีผลต่อระบบเลือด ระบบประสาท หรือ ระบบกล้าม
1. งูเขียวหางไหม้ (green pit viper),งูกะปะ Malayan pit viper,งูแมวเซา Russel’s viper ทั้งหมดเป็นhematotoxin
Management
1. ส่งตรวจห้องปฎิบัติการ
- CBC,UA,electrolyte,Cr ดูภาวะ hemolysis การทำงานของไต
- VCT stat then q 6 hr if >20-30 min ให้ antivenom
หากแรกรับ VCT ปกติ อาการไม่ปวดไม่บวมมาก อาจ repeat อีก 2 ชั่วโมง
ปกติให้กลับบ้านได้ นัด F/U ตรวจ VCT และอาการ วันถัดมา
หากผิดปกติ ให้ตรวจถึง 3 วัน เพราะกลับมาผิดปกติจากฟิษตกค้างที่แผล
ไม่จำเป็นต้องตรวจ PT,PTT,TT การรักษาดู VCT เป็นหลัก
2. ยาปฏิชีวนะ ยากินหรือฉีดแล้วแต่ความรุนแรง เช่น amoxicillin 2*2 pc, augmentin1.2g.ivq8hr เป็นต้น
แต่การให้ prophylactic ไม่จำเป็น
3. ให้ยาแก้ปวดกินหรือฉีด ระวังยาที่มีผลต่อระบบประสาทและห้ามใช้ aspirin
4. ทำแผล, ประคบเย็น ยกเท้าหรือส่วนที่ถูกกัดสูง เพื่อลดบวม
5. observe v/s, bleeding precaution, สังเกตุอาการเลือดออกผิดปกติ สังเกตอาการ 24 ชั่วโมง
6.indication การให้ antivemon พิษงูเขียว
เมื่อ VCT มากกว่า 20 นาที,เลือดออกผิดปกติ, platlet ต่ำกว่า 100,000 หรือ ไตวายหากเป็นแมวเซา
: Antivemon 3-5 vials+5%DW 30-50 cc iv 30 min
ปล. ผสม 5%DW หรือ 5%DNSS หริอ 5%DN/2 10 cc/vial
ปล. ให้จน VCT ปกติ และตรวจซ้ำอีก 24 hr
7. ให้ tetanustoxoid รอ VCT ปกติก่อน
Management เพิ่มเติม กรณีแมวเซาต้องดูภาวะไตวายเป็นหลักสำคัญ
ทำ I/O วัด urine output
พิจารณาทำ hemodialysis เมื่อมี
- มีอาการ uremia
- Fluid overload
- Cr> 10mg/dl หรือ BUN>100 หรือ K>7mEq/l หรือ symptomatic acidosis
2. งูเห่า cobra(พบตามสวนไร่นาหมู่บ้าน),งูจงอาง king cobra (พบตามป่าเขา), งูสามเหลี่ยม banded krait
งูทับสมิงคลา Malayan krait เป็น neurotoxin
Management
1. ส่งตรวจห้องปฎิบัติการ- CBC,UA,electrolyte,Cr ดูภาวะ hemolysis การทำงานของไต
2. ยาปฏิชีวนะ ยากินหรือฉีดแล้วแต่ความรุนแรง เช่น amoxicillin 2*2 pc, augmentin1.2g.ivq8hr เป็นต้น
การให้ prophylactic ไม่จำเป็น
3. ยาแก้ปวดกินหรือฉีด ระวังยาที่มีผลต่อระบบประสาท
4. ส่วนที่ถูกกัด ประคบเย็น ยกเท้าหรือส่วนที่ถูกกัดสูง เพื่อลดบวม
แผลอาจต้อง early debridgement หากมี skin necrosis ก่อนที่จะลุกลามไปมาก
การให้ antivenom ไม่ช่วยลดหรือป้องกัน skin necrosis
5. observe v/s, neuro sign q 1hr (12-24hr)ซึมลง หายใจช้า วัด peak flow ลดลง notify
ต้องใส่ Endotracheal tube หากมี repiratory failure
ระยะเวลา on ventilator ประมาณ 10- 12 ชั้วโมง
6.indication การให้ antivenom เมื่อเริ่มมีกล้ามเนื้ออ่อนแรง หนังตาตก ซึมลง หายใจช้า
พิษงูเห่า : Serum 10 vials+5%DW 100 cc iv 30-60 min
พิษงูจงอาง สามเหลี่ยม ทับสมิง.: Serum 50-100ml
7. ให้ tetanus toxoid 0.5cc im
3. งูทะเล มีผลต่อ ระบบกล้ามเนื้อ เกิด rhabdomyolysis
อาการและอาการแสดง
1.พิษต่อระบบประสาท พิษงูจับที่ neuromuscular junction ทำให้ acethylcholine ออกฤทธิ์ไม่ได้
-Local:แผลจะปวดบวมอักเสบ มากน้อยขึ้นกับชนิดและพิษงู อาจมี tissue necrosis
-Systemic:อาการระบบประสาท กล้ามเนื้ออ่อนแรง: หนังตาตก พูดไม่ชัด กลืนลำบาก อัมพาต หยุดหายใจ
2.พิษต่อระบบเลือด
พิษงูแมวเซา กระตุ้น factor X และ V เกิด microthrombi อุดตันหลอดเลือด เกิด DIC ได้ และ พิษทำให้ไตวายได้
พิษงูกะปะ งูเขียวหางไหม้ เป็น thrombin-like และเพิ่ม fibrinolytic activity ย่อยสลาย fibrinogen และอาจทำให้ platelet ต่ำลง
-Local: ปวดบวมน้อยถึงมาก อาจพบ blister, hemorrhagic bleb, ecchymosis ,bleeding from fank mark, และอาจมี tissue necrosis ได้
-Systemic: เลือดออกผิดปกติ ตามไรฟัน ผิวหนังใต้ผิวหนัง รอยเขี้ยว กล้ามเนื้อ รอยเข็ม ทางเดินอาหาร ทางเดินปัสสาวะ หากเป็นแมวเซาอาจเกิดไตวายได้
3.พิษต่อระบบกล้ามเนื้อ
พิษงูทะเล: ปวดกล้ามเนื้อ myoglobinemia ปัสสาวะเข้ม อาจเกิดไตวาย และเสียชีวิตรวดเร็วจาก ภาวะ hyperkalemia
การให้เซรุ่ม Antivenom
จากสถานเสาวภา มี 7 ชนิด เห่า จงอาง สามเหลี่ยม ทับสมิงคลา แมวเซา กะปะ เขียวหางไหม้
เป็นผงบรรจุขวด ตอนใช้ต้องผสมน้ำกลั่นขวดละ 10 cc
จากองค์การเภสัชกรรม มี 3 ชนิด กะปะ เห่า แมวเซา เป็นน้ำ ขวดละ 10 cc
ขนาดที่ใช้ ขึ้นอยู่กับชนิดงูพิษและอาการ เด็กผู้ใหญ่ใช้ขนาดเดียวกัน
การให้เซรุ่ม
1. Serum+NSS or 5%DN/2 100-200 cc iv drip ช้าๆ
สังเกตอาการข้างเคียง หากไม่มีให้หมดใน 30-60 นาที
ไม่จำเป็นต้องทำ skin test เชื่อไม่ได้ เพราะการแพ้เป็น anaphylactoid reaction กระตุ้น complement ไม่ใช่ IgE
2.เตรียม adrenaline 1:1000 0.5 ml ผู้ใหญ่, 0.01ml/kg ในเด็ก sc/im เผื่อแพ้ serum
ปล.การให้ antihistamine/corticosteroid ก่อนให้ serum ไม่สามารถช่วยป้องกันการแพ้ได้
pediatric dose calculator.xls
วันพุธที่ 7 กันยายน พ.ศ. 2559
วันจันทร์ที่ 25 กรกฎาคม พ.ศ. 2559
Hyperkalemia [med]
การรักษาภาวะ Hyperkalemia
Quick RX:
Step 1 -10% Ca gluconate 10-20 ml Iv slow,50% NaHCO3 50 cc iv
Step 2 -50% glucose 50 cc + RI 10 unit iv
Step 3 -Kayexalate/Kalimate 15gm(+น้ำ 60 ml) oral q 6 ชั่วโมง
หรือ rectal 180 ml q 6 hr Furosemide 40-80 mg iv
severe ให้ทุกstep, moderate 2,3 step, mild step3
ระดับความรุนแรง hyperkalemia
1.Mild K5-6 mEq/L
2.Moderate K 6-7 mEq/L
3.Severe K>7 mEq/L
อาการ
อาการ อ่อนเพลีย ท้องอืด หายใจลำบาก คลื่นไฟฟ้าหัวใจผิดปกตื
(muscle weakness, bowel ileus, abnormal EKG)
EKG abnormality in hyperkalemia
1st sign: tall peaked T มักพบเมื่อ K มากกว่า 6 meq/l
2nd sign: prolong PR interval มักพบเมื่อ K มากกว่า 7 meq/l
3rd sign: absent P wave with widen QRS complex มักพบเมื่อ K มากกว่า 8-9 meq/l
อันตรายมากมีโอกาสเกิด ventricular tachycardia/fibrillation ตามมาหากไม่รักษาอย่างทันท่วงที
หมายเหตุ
- T wave ปกติสูงไม่เกิน 5mm ใน limb lead, ไม่เกิน 10 mm ใน chest lead
- prolong PR interval > 5 ช่องเล็ก
- QRS complex ปกติกว้าง 1.5-2.5 ช่องเล็ก
Quick RX:
Step 1 -10% Ca gluconate 10-20 ml Iv slow,50% NaHCO3 50 cc iv
Step 2 -50% glucose 50 cc + RI 10 unit iv
Step 3 -Kayexalate/Kalimate 15gm(+น้ำ 60 ml) oral q 6 ชั่วโมง
หรือ rectal 180 ml q 6 hr Furosemide 40-80 mg iv
severe ให้ทุกstep, moderate 2,3 step, mild step3
ระดับความรุนแรง hyperkalemia
1.Mild K5-6 mEq/L
2.Moderate K 6-7 mEq/L
3.Severe K>7 mEq/L
อาการ
อาการ อ่อนเพลีย ท้องอืด หายใจลำบาก คลื่นไฟฟ้าหัวใจผิดปกตื
(muscle weakness, bowel ileus, abnormal EKG)
EKG abnormality in hyperkalemia
1st sign: tall peaked T มักพบเมื่อ K มากกว่า 6 meq/l
2nd sign: prolong PR interval มักพบเมื่อ K มากกว่า 7 meq/l
3rd sign: absent P wave with widen QRS complex มักพบเมื่อ K มากกว่า 8-9 meq/l
อันตรายมากมีโอกาสเกิด ventricular tachycardia/fibrillation ตามมาหากไม่รักษาอย่างทันท่วงที
หมายเหตุ
- T wave ปกติสูงไม่เกิน 5mm ใน limb lead, ไม่เกิน 10 mm ใน chest lead
- prolong PR interval > 5 ช่องเล็ก
- QRS complex ปกติกว้าง 1.5-2.5 ช่องเล็ก
วันเสาร์ที่ 7 พฤษภาคม พ.ศ. 2559
PVC [med]
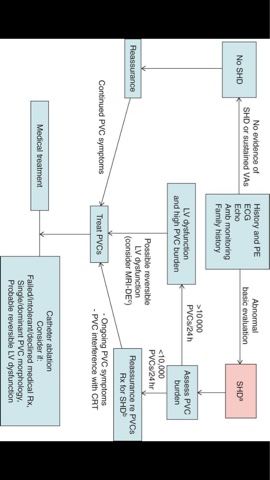
1. อย่างแรกสุดให้เราประเมินว่าคนไข้มี structural heart disease (SHD) หรือไม่? จากประวัติ ตรวจร่างกาย ECG มองหา scar จาก Q wave, fractionated QRS, ดู QT interval, ดู LVH ส่ง CXR ดูเงาหัวใจและหลอดเลือด ถ้าสงสัยหรือแม้ไม่สงสัยแต่คนไข้มีอาการเช่น ใจสั่นบ่อย หน้ามืด เป็นลม หรือมี PVC burden > 10% (> 10,000 ต่อวัน) ควรพิจารณาส่งทำ echocardiogram เพือประเมิน LV, RV ทั้ง structure และ function, ลิ้นหัวใจ และ ความดันในหลอดเลือดปอด
2. การตรวจค้นเพิ่มเติมอื่นๆ เช่น exercise stress test, cardiac MRI หรือ coronary angiogram พิจารณาเป็นรายๆไป ไม่ได้ทำในคนไข้ทุกราย
3. หากตัด SHD ออกไปได้ ถ้าเป็นข้อสอบจะต้องระบุไว้อย่างชัดเจน ว่าหัวใจคนไข้ปกติ การรักษาจะทำต่อเมื่อคนไข้มีอาการเท่านั้น หรือ เมื่อ follow up ไปแล้วแม้จะไม่มีอาการแต่มีหลักฐานว่า LV function แย่ลง ถ้าไม่มีสองข้อนี้ ให้ reassure คนไข้และ follow up ไม่ขึ้นกับจำนวนของ PVC แต่อย่างใด จำนวน PVC ที่มากในคนไข้กลุ่มนี้ไม่ได้ตัดสินให้เริ่มรักษาแต่แนะนำให้ทำ imaging เพิ่มเติมเพื่อหา SHD ถ้าทำแล้วพบว่าหัวใจคนไข้ปกติ การรักษา frequent asymptomatic PVC ยังไม่มีข้อมูลว่าได้ประโยชน์
4. หากคนไข้มี SHD ถ้ามีอาการให้รักษา ถ้าไม่มีอาการ ให้ประเมิน PVC burden ถ้า PVC > 10% (> 10,000 ต่อวัน) หรือมี LV dysfunction ร่วมด้วยให้พิจารณารักษา ดังนั้นคนไข้กลุ่มนี้เรารักษาเกือบหมด และ อาจต้องส่ง investigation เพิ่มเติมเช่น cardiac MRI, EST หรือ CAG เราจะไม่รักษาก็ต่อเมื่อคนไข้ไม่มีอาการเลย LV function ปกตื และ PVC < 10% เท่านั้น
5. การรักษามีสองอย่างคือให้ยากับส่งไปจี้
6. การให้ยาในคนไข้ที่ไม่มี SHD แนะนำ beta-blocker ทั้ง selective และ non-selective เช่น propanolol เริ่มที่ 10 mg po bid หรือ tid หรือ bisoprolol 2.5 - 5 mg ต่อวัน หรือ metoprolol 25 mg bid หรือ atenolol 25 - 50 mg ต่อวันก็ได้ ถ้าไม่มีข้อห้าม สามารถใช้ verapamil หรือ diltiazem ได้แต่ไม่ค่อยแนะนำเนื่องจากข้อมูลน้อยกว่า ยาทั้งสองกลุ่มนี้ได้ผลไม่ดีเท่า AAD class Ic อย่าง flecainide หรือ propafenone สำหรับกลุ่มที่มี SHD แนะนำเป็น beta-blocker หรือ amiodarone แต่ถ้ากำลังจะส่งไปทำ ablation แนะนำเป็น beta-blocker
7. การจี้ PVC แนะนำในรายที่มีอาการมาก หรือมี progressive LV function decline ที่เชื่อว่าเกิดจาก PVC และมี PVC burden สูง > 10 - 25% และให้ยาแล้วไม่ได้ผลหรือไม่สามารถให้ยาได้ด้วยข้อจำกัดบางอย่าง ข้อมูลจาก clinical trials ทำในคนไข้กลุ่มข้างต้นทั้งหมด ความสำเร็จในการจี้ขึ้นกับหลายปัจจัยโดยเฉพาะตำแหน่งและการกระตุ้น clinical PVC ในขณะที่ทำ ภาวะแทรกซ้อนพบได้ไม่บ่อย ถ้าอิงตามข้อมูลจาก trials อยู่ที่ราวๆ 1%
สมัครสมาชิก:
ความคิดเห็น (Atom)